 发病机制
发病机制
发病机制:爆裂性骨折发生机制:当眶的软组织受到外力撞击,眶内容物快速后退,眶内压力急剧增加,眶底及眶内侧壁即可发生爆裂性骨折。如只有眶底的骨折,眶缘未骨折,称为单纯性爆裂性骨折;同时伴发眶缘骨折者,称为非单纯性爆裂骨折。
单纯性爆裂骨折通常是由于受直径大于眶缘的钝物撞击引起,如拳头、肘部或网球等。由于受眶缘的保护,眼球可不受伤;如直径小于眶缘,则可引起眶内容物直接损伤,如眼球破裂等而不发生骨折。
为了阐明眶底爆裂性骨折的机制,国外有人用尸体做试验。当用网球急速撞击眶部时,发现尸体上出现眶底的爆裂骨折,同时有眶内壁纸板的骨折,但眶缘和颧骨并无骨折,加大撞击力量时则可同时发生眶缘和眶底骨折。因此,当一定的撞击力量施于眶下缘时,坚固的眶缘被推向后,力量传至眶底,使眶底发生线性骨折,此线性骨折前部的后缘推其后部的前缘向后,直至后部产生骨折,前部继续后移。撞击力量消失后,坚实的眶缘立即弹回原位而不骨折,而眶内软组织的复位缓慢,而且不能完全复位。加之,外伤后迅速发生的水肿,使眶内压力进一步增加,使眶内容物疝入上颌窦的情况进一步加剧(图4)。
爆裂性骨折的外科病理学:
1.复视 爆裂骨折时,眶内的软组织包括下直肌、下斜肌、眶壁骨膜等向下脱出,球外的肌失去垂直方向的平衡,即发生复视。但是,当眶底发生粉碎性骨折时,眶内容连同眼球一同向下移位,就并不一定出现复视。眼下直肌和下斜肌位于眼球的下方,眶底的上方,爆裂骨折时,易向下移并被夹持。此二肌均由动眼神经的分支所支配,如此神经分支受伤,也可引起复视。可以产生复视的其他原因还有:动眼神经、滑车神经或展神经损伤;球外肌直接损伤;肌内出血;因眶的变形使球外肌失去平衡;或因眼睑下垂、眼球内陷,而使肌失去平衡等。
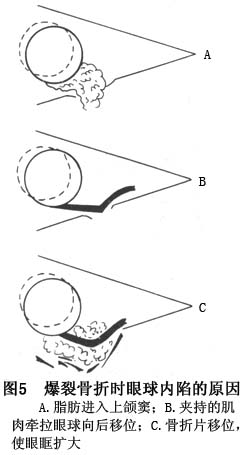
2.眼球内陷 爆裂骨折另一个常见的并发症是眼球内陷。其产生原因是眶底或眶内侧壁骨折时,眶腔的体积扩大;骨折时眶骨膜破裂,眶内脂肪疝入上颌窦内;眶内组织被夹持在骨折部,眼球向后移位以及由于血肿的压力和感染,使眶内脂肪萎缩或坏死等(图5)。
 临床表现
临床表现
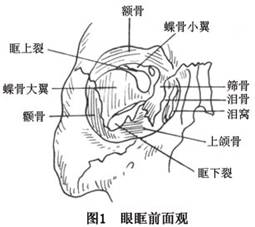
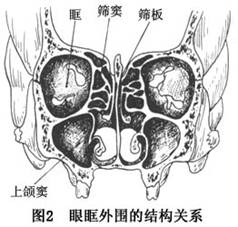
临床表现:眶部骨折以眶底骨折或眶底、眶内、外壁联合骨折多见,而眶内、外壁骨折造成的后果也主要是眶底下塌,眶内容物下陷,故以下的讨论均以眶底骨折为主。
1.眶周眼镜状淤血 由于眶周软组织疏松、血管丰富,眶部骨折均会造成不同程度的邻近软组织挫伤。眼睑、结膜及其周围软组织出血,在结膜下、眶周形成淤血斑,病人好像戴上一副深色眼镜,故称之为“眼镜征”。
2.复视 复视是眶部骨折特别是眶底骨折最常见的症状。眶部骨折造成复视的原因有以下4种情况:①眶部骨折时,伴发的眼球运动肌肉的直接损伤;②骨碎片损伤了支配眼肌的神经,如眶内壁骨折时,容易损伤动眼神经,造成眼上肌运动障碍;③眶壁骨折移位,软组织嵌入骨折线中。特别是眶底粉碎性骨折,眶底支托作用丧失,眶内容物嵌入上颌窦内,常常引起眼下直肌、眼下斜肌运动障碍,使眼球向上运动受限;④眶内容物陷入上颌窦内,眼球悬韧带下移,眼球随之下移,使双侧眼球不在同一水平面,出现复视。
3.眼球内陷 眼球内陷是眶底粉碎性骨折的主要表现之一。伤后立即出现的眼球内陷常见于:①眶底破裂,眶脂肪陷入上颌窦;②骨折移位,眶腔扩大。原有眶脂肪不足以衬垫眼球。伤后逐渐出现的眼球内陷则可能是:眼肌嵌塞未及时复位,肌肉纤维化后缩短,或眶内血肿或轻度感染,眶脂肪逐渐坏死所致。如果损伤后眶内出血形成血肿,则可不出现眼球内陷,反而出现突眼。
4.
眼球运动障碍 原因同复视。主要是眼球或眼肌嵌入骨折区,使眼球活动受限;眼肌自身的损伤或支配神经的损伤,也可导致眼球活动异常。
5.感觉神经受累 眶下神经分布区麻木:见于眶底中央骨折造成眶下裂及眶下管内的眶下神经损伤,导致眶下区鼻侧、鼻唇沟区麻木。
颧面部麻木:可见于眶底外侧骨折所造成的颧神经损伤。
6.鼻出血和脑脊液鼻漏 眶内壁骨折、
鼻骨骨折或眶-上颌-颧骨多发性严重骨折时,均可致鼻腔黏膜及筛窦黏膜撕裂致鼻出血。如果眶内壁的筛骨骨折同时伴前颅凹骨折、硬脑膜撕裂,则出现脑脊液鼻漏。
7.眼部并发症 眶部骨折常伴眼部损伤。眼内血管破裂出血,淤血,可导致眼压增高,继发青光眼;鼻泪管损伤可导致鼻泪管阻塞、流泪。眼睛特殊结构的损伤,如巩膜破裂、虹膜睫状体炎、晶状体脱位、
外伤性白内障、眼球破裂等,严重时甚至可引起失明。
眶底骨折如果在两周内未及时处理,则眶底骨折片错位愈合。软组织纤维化和瘢痕化会遗留复视和眼球凹陷,矫正的办法是眶底修补术。
 治疗
治疗
治疗:眶底骨折的治疗,一般是采取手术治疗,切开复位。眶底骨缺损时行骨移植或用其他材料行眶底修补术。
1.手术目的
(1)眶内容物复位:尽早将嵌顿或内陷于骨折线上的眶内容物恢复到眼眶的正常位置上,恢复眼球活动。
(2)眶壁的修复:恢复原有眼眶的大小,使眼外肌的不平衡和眼球内陷尽量得以消除。
眶底骨折,如果无眼球功能障碍和神经功能障碍等症状,可不作手术治疗。
2.手术时机
越早越好:在初期清创缝合或开放直视复位的同时,作眶内容物的复位和眶壁的修复,可避免后期的软组织水肿后嵌顿所导致的软组织复位困难。如果伤后软组织已明显肿胀可暂缓手术。1周后肿胀减轻,宜尽早手术。必须在第2~3周完成手术。否则。软组织长期嵌顿,肌肉纤维化,软组织瘢痕化。即使复位后也不能行使正常的功能。眶壁骨折片的错位愈合,也会给复位带来相当的困难。眶底骨折一旦延误了手术时机,复位的难度和术后的功能恢复都比较困难。
3.手术入路
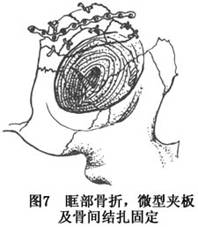
(1)下眼睑切口,直视复位:在下眼睑缘下方,沿自然皱褶作横切口。切开皮肤、皮下,暴露眼轮匝肌,沿肌纤维方向切开,分离至眶下缘,切开骨膜,即可暴露眶下缘。用骨膜剥离器掀起眶内软组织,即可显露眶底。将嵌入的软组织从骨缝中松解、复位,并将突入上颌窦的骨折片复位。眶底粉碎性骨折常伴眶底骨质缺损,可用自体颅骨外板、髂骨骨皮质或肋骨骨移植。也可用骨替代材料如硅橡胶等植入眶底,并用不锈钢丝或微型小夹板固定于眶下缘,以防止植入体移位。硅橡胶片植入后的固定可用缝线固定。植入体可恢复眶底的完整性和支持力,增加眶壁体积,缩小眼眶空间。植入材料的支托作用也可防止术后眶内容物的重新下陷而出现的术后复视、眼球位置和功能的异常等并发症(图6)。
优点:该切口顺下睑缘皮纹,术后瘢痕比较隐蔽,对容貌影响小,可直接显露眶外缘及眶底,可在直视下复位,同时作眶底修补术。眶内容物及骨折的复位比较准确可靠,尤适用于眶底骨缺损需作眶底骨移植等眶底修补术者。
但少数病人可出现切口瘢痕粗大,睑外翻等后遗症。因此,有人提出:
(2)结膜切口:结膜下穹隆浸润麻醉后,将下睑向下牵开,用器械遮挡保护眼球,并轻轻后推,在下眼睑内侧,切开结膜、结膜下囊、睑筋膜及下睑脂肪垫,直至眶下缘。切开、掀起眶底骨膜,即可暴露眶底。
(3)同时作外眦切开的结膜切口:眶底骨折多伴面中份多发性骨折。如果伴颧骨骨折,则需延长结膜切口,向外切开外眦角,并顺外眦皮纹,切断眼轮匝肌、外眦下脚、下睑及外眦韧带的所有附丽,可充分显露眶内、外、下壁及颧骨体、颧弓前1/3,利于颧骨、颧弓及眶缘的复位固定。Manson等认为该切口比睑缘下切口并发症少,手术野广。
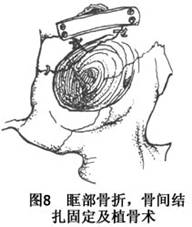
(4)冠状切口:由于眶部骨折多伴面中份多发性骨折,骨折区域广、涉及面大。特别是双侧同时受累的面中份骨折,局部的小切口常常不能充分显示骨折区,需作面部多个切口,而冠状切口则可经一个切口即可广泛暴露面中1/3以上颅面骨骼,对伴发额骨、鼻根部、眶上缘、颧骨颧弓等多处骨折的眶壁骨折,均可充分显露,并在直视下复位和固定(图7)。如果伴眶壁骨缺损,还可直接在术区取颅骨外板,进行眶壁修补(图8),避免了在身体其他部位作切口。伴发上颌骨骨折时,可加作口内前庭沟切口予以充分显露。
(5)口内切口上颌窦填塞复位:在上颌前庭沟作切口,暴露上颌窦前壁,开窗进入上颌窦。用钝头器械或手指探查窦顶,将内陷的眶内容物及眶底骨折片上抬复位后,立即用
碘仿纱条填塞窦腔,支撑重建的眶底,2周后分次抽出纱条。
经上颌窦行眶底骨折复位,切口隐蔽,是其最大优点。但该方法系盲探复位,有一定的盲目性,骨片及眶内容物复位不很确切,眼球内陷和复视不能得到精确的矫正。在将骨折片向上推回眶部时,锋锐的骨片容易损伤眼球;经口内的切口有可能把感染带入眼眶。当有眶底粉碎性骨折、骨质缺损时,不能通过该切口行眶底植骨或其他眶壁修补术。而眶底骨折至少有1/3以上伴眶底骨质缺损。Goldman、Rankow报道,7%~77%的眶底骨折需用自体骨或硅胶等行眶底修补术。因此,早年使用较多的口内切口上颌窦内填塞复位固定法,已逐渐被切开复位、内固定所取代。特别是冠状切口。更为大家所推崇。但口内和口外两种手术途径各有其特点,评价不一。Rankow主张眶底骨折一律采用口外切口直视复位内固定。认为该手术途径可以处理各种类型的眶底骨折,且术后效果良好。Roynolds报告619例眶底骨折,经睑下切口复位,无一例并发症。而Goldman的报道则显示,切开直视复位内固定,术后的并发症(复视和眼球内陷)的发生率并不比上颌窦复位填塞固定术低,前者高达64%,而后者仅25%。因此,主张眶底骨折的早期复位,仍宜采用口内上颌窦途径。其实,两种途径各有其优缺点和适应证,应根据骨折的特点加以选择。如:眶底粉碎性骨折无骨质缺损,伴上颌窦前壁粉碎性骨折,可选用上颌窦入路,不需上颌窦凿骨。填塞固定可同时对前壁骨片复位和固定。粉碎性眶底骨折,碎片小而多,且菲薄。在直视下容易逐一拼接,但逐一固定则很困难,而用上颌窦内填塞固定时,碎片就好像铺在
碘仿纱条上,操作简单,而不必行复杂的固定。但当眶底骨质缺损较大,需作移植物整复时;或眶底骨折片上抬移位时。以及陈旧性眶底骨折时,则必须经口外切口复位和眶壁整复。
4.鼻眶筛骨折的治疗 由于眶内壁与鼻骨、筛骨之间相互联结,互相嵌合为一体,在暴力作用下常同时受累。眶下壁菲薄,构成眶内壁大部的筛骨板薄如纸板,此两处是眶部的薄弱环节,是眶部爆裂性骨折容易发生的部位。鼻根支架主要由鼻骨、上颌额鼻突和额骨鼻突构成,其位置决定鼻梁的宽度和高度。该部位于面中部突出的部位,容易遭受暴力的直接作用造成鼻梁塌陷及歪斜。但在伤后水肿期,鼻眶筛部的软组织肿胀掩盖了塌陷畸形,骨折伴发的眼内、外眦韧带断裂继发的眶间距过宽、过浅以及外眼角下垂等畸形,也常常在水肿反应消退后才逐渐明显。另外,小骨块的骨折复位常在骨折急救中被忽略。有时。则为抢救生命而被迫推迟治疗,因此,国外大约有25%,国内大约有60%的鼻眶筛部骨折常因漏诊漏治或处理不及时出现骨折的错位愈合,遗留凹陷畸形或软组织、骨组织的位置异常,常需二期整复。如鼻梁塌陷或歪斜,眶底破裂、眼球下陷而致的眼球内陷及复视,眼内外眦韧带断裂或移位导致的眶间距过宽,外眼角下垂以及鼻泪管断裂而受骨折片挤压后狭窄继发溢泪等,严重影响容貌和功能。
(1)鼻眶筛部畸形整复的原则:
①将结缔组织瘢痕彻底松解,将移位的软组织复位,特别是内、外眦韧带的复位、眼眶内容物的复位;
②对错位愈合的骨折块重新截开后复位,精确对位后内固定;
③如有骨质缺损或复位欠佳者应植骨修复。
④整复时应注意保护好眼球和从颅前凹筛骨破裂口下突的大脑组织;将颅骨与气腔分开;
⑤尽量恢复原有的外形和功能。
(2)首选冠状切口,其次也可酌情选用下眼缘切口,表面的瘢痕切口等。
①眶壁碎裂眶缘完好的整复 眶缘完好者,一般无面部畸形,主要的问题是眼球位置的改变导致复视等。可能有如下几种情况:A.眶壁破裂口小,眼球不发生移位,将不出现复视,无任何功能障碍者,不作处理;B.虽然眶壁破裂口小,但碎骨片可能落入眼眶、嵌入眼肌,造成眼球活动障碍。应尽早切开,取出骨片。嵌顿时间越长,对眼肌损伤越大,肌纤维瘢痕化程度越重,可造成不可逆转的永久性损害;C.破裂口较大,造成眼球部分或大部陷入上颌窦内,造成复视、眼球内陷和活动障碍,应尽早复位,同时行眶壁修补术。眶壁的修补可选用自体骨或骨替代材料,如硅橡胶片、羟磷灰石、玻璃陶瓷、可吸收性聚乳酸材料等。但一般认为,还是自体骨植入修补的效果较好。自体骨首选颅骨外板,其呈曲面扇形,适于眶底的修补。其次,可选用肋骨或髂骨骨皮质。由于自体骨植入后有一定程度的吸收。因此,在行眶底衬垫时应预留一定厚度,使眼球的位置略高于正常,眼球突度呈轻度向前,以补偿术后骨吸收而再次出现的眼球内陷。植入物的位置应置于眼球冠状平面的中点水平,使眼球的下突点上移。眶底植入物一般可不固定,但如果眶周骨膜过松,或软组织间隙较大,则最好将植入物固定在眶下缘。可用不锈钢丝或微型小夹板固定,硅橡胶片还可用缝线固定。
②眶缘断裂,眼眶扩大,变形的整复:整复原则是截骨复位加植骨。冠状切口是最佳手术径路。由于眶缘骨折常为上颌骨、颧骨的联合骨折,应同时进行眶缘、上颌骨、颧骨的截骨,并尽量按正常的解剖位置复位,但因骨块与周围联系广泛,且不规则,不可能截开所有的错位愈合区。因此,截骨后的解剖复位常不完全,常需加作植骨衬垫,以缩小眼眶容积,恢复眼球的正常位置。在上颌骨和颧骨的截骨复位后遗留的骨间隙,也需植骨消除,这样既加快骨缺损的愈合,也增加了骨块复位后的稳定性。
③鼻骨畸形的整复:鼻骨骨折,不论在伤后是否准确复位,伤后数月至数年都有相当部分继发鼻畸形,尤其是青少年骨折,伤后经历骨生长发育的高峰期,更容易继发鼻部畸形。因此,鼻畸形的整复,应在青春期后进行。鼻梁塌陷者主要是自体骨骨膜下衬垫升高鼻梁,首选肋骨,鼻梁歪斜则可作鼻根截骨复位。
④内外眦韧带的复位:内外眦韧带是睑板缘的纤维膜的延续部分。向外延续形成外眦韧带,附着于眶外缘结节上。向内延续形成深、浅两束内眦韧带,环绕泪囊后分别上于眶内侧壁泪囊窝的前、后泪嵴上。在韧带后有环形括约肌附着。泪点靠拉紧眼睑关闭眼球时收集泪液。当鼻眶筛区遭受暴力时,作为薄弱区的眶内壁以及鼻骨、上颌骨额突容易造成粉碎性骨折,附着于骨壁的内眦韧带向外移位,出现内眦交角圆钝,内眦向下外移位,下眼睑被眼轮匝肌拉向外下,低于健侧眼睑,眼裂的水平长度变短,泪液收集系统障碍而导致溢泪。鼻泪管受压可致泪液淤积或泪囊炎。
鼻眶筛区骨折后眦距过宽的发生率为10%~17%。但在伤后早期因眶区软组织肿胀明显而被掩盖,很难在早期明确诊断。如果采用眼睑牵拉法,有助于明确诊断。具体的方法是:一只手的示指置于内眦区,另一只手轻轻抓住眼睑向外牵拉,当内眦部有一种“弓上弦”的紧张度时,表明内眦韧带附着正常,未断离。该法已广泛用于临床。
目前,人们一致主张创伤性眦距过宽应在病情稳定和肿胀消退后尽早手术,恢复鼻及内眦的外形和泪收集系统的功能。
如果为单纯性内眦韧带断裂,眶内壁的前、后泪嵴骨质完好或大部分完好,可沿内眼角与鼻背之间的中点,纵向切开一小切口,暴露鼻根部及前、后泪嵴,并在后泪嵴处上、下各钻一小孔后,用30号细钢丝穿过内眦韧带后再经骨孔将内眦韧带固定在后泪嵴上。
如果眶内缘及眶内壁韧带附着区粉碎性骨折,骨折片与附丽韧带一并移向外下,可将骨折片及韧带一并复位并用细钢丝固定在对侧后泪嵴上。
如果两侧眶内壁及鼻根部、眶缘同时骨折伴韧带移位,应将两侧内眦韧带同时拉回原来位置上。钢丝贯穿鼻中隔软骨的后上份,并使双侧内眦韧带复位到一个合适的超矫正位置上。否则,内眼角会向下移位,巩膜暴露过多。
如果鼻眶部骨折已错位愈合,眶周粘连广,瘢痕较多,因此,外下移位的内眦韧带复位与伤后早期的方法有所不同:①切口应较大,可经眉下缘或睫毛下切口,或冠状切口行陈旧性骨折复位时一并进行;②剥离范围要广,常需沿眶内、下、外壁剥离形成一个约270°的眼眶剥离;③韧带复位前应先作附着部错位骨折的复位,铲除增生骨质;④用钢丝将韧带固定到对侧眶壁。
由于颌面部骨骼形状很不规则,颌面部骨折线的走向、骨折类型、骨折片移位的方向、程度以及骨缺损量很不规则,而且伴发的邻近软组织移位,瘢痕挛缩等。给二期的外形和功能修复带来了极大困难,即使行切开截骨复位和植骨,也很难恢复正常的面形。为了重建面部的外形和功能,在治疗中常需从3个方面进行整复:①移位软组织的复位;②错位骨架的截开及复位;③面部的植骨和支撑。软组织的复位主要是对眶内容物的回纳,内、外眦韧带的复位和再附着,面部瘢痕挛缩的松解和皮肤复位。




 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗

 预后
预后
 预防
预防